
医学专题—肺功能不全.pptx

15****92



亲,该文档总共80页,到这已经超出免费预览范围,如果喜欢就直接下载吧~
相关资料
医学专题—肺功能不全.pptx
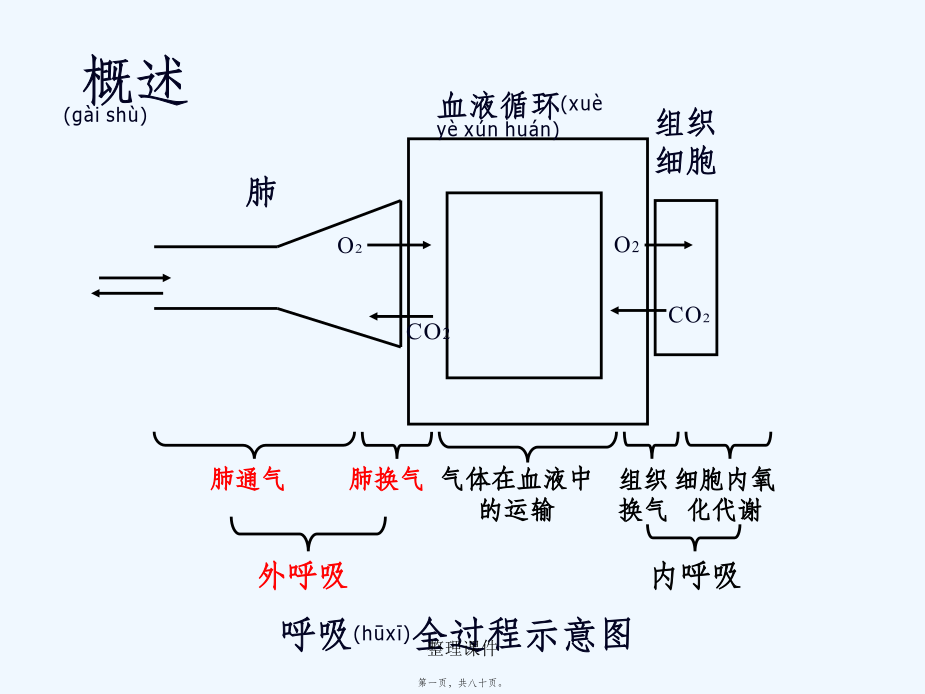
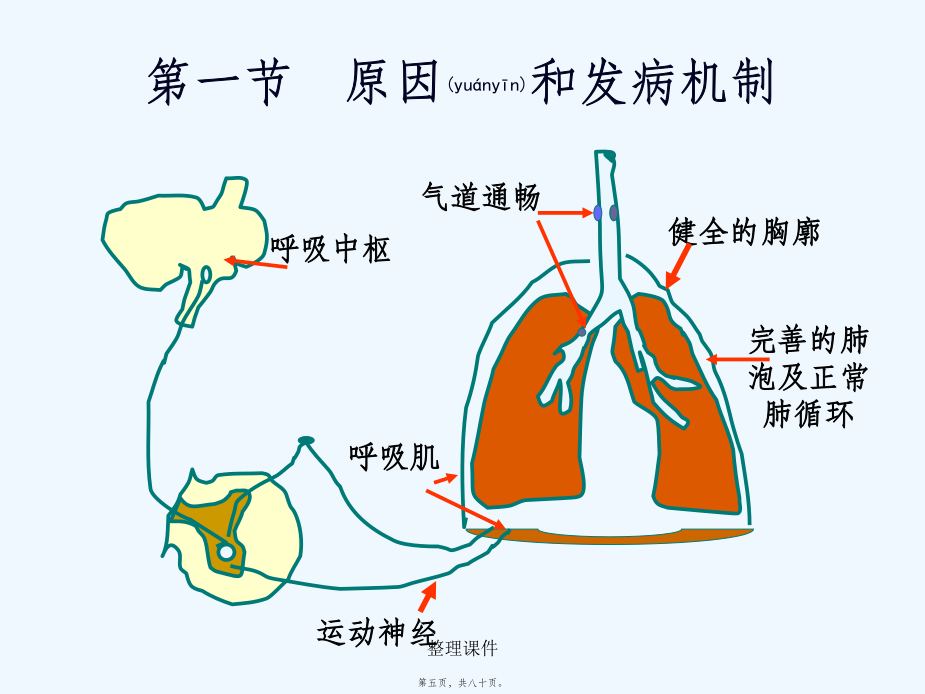
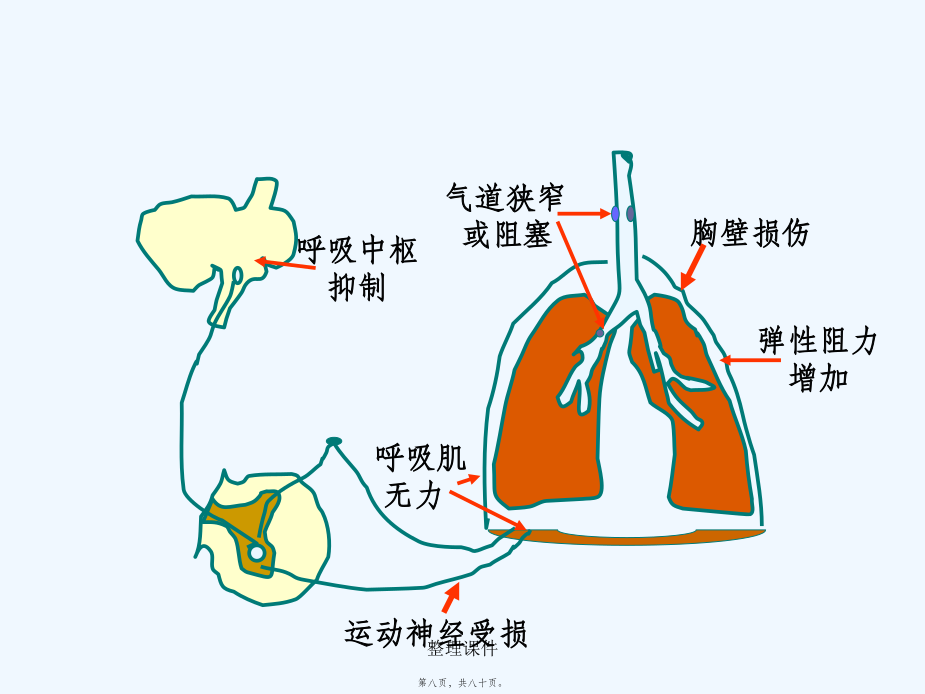
概述(ɡàishù)第二页,共八十页。呼吸衰竭(RespiratoryFailure)按动脉血气:I型:低氧血症型PaO2↓,不伴有PaCO2↑II型:高碳酸血症型PaO2↓,伴有PaCO2↑按发病机制(jīzhì):通气性、换气性按病变部位:中枢性、外周性按发病急缓:急性、慢性阻塞性通气(tōngqì)不足原因(yuányīn)(二)阻塞性通气(tōngqì)不足气道阻塞(zǔsè):中央性:指喉、气管、大支气管的狭窄与阻塞。又分为胸外与胸内阻塞2种。外周性:内径小于2mm的小支气管阻塞。常见于慢性阻塞

医学专题—肺功能不全.ppt
呼吸衰竭RespiratoryfailureTopics呼吸衰竭的定义(dìngyì)Definitionofrespiratoryfailure是指在海平面静息状态吸入空气的情况(qíngkuàng)下,由于肺通气和(或)肺换气功能的严重障碍,以致PaO2<8KPa(60mmHg),伴有或不伴有PaCO2>6.67KPa(50mmHg)的病理过程。临床判断呼吸衰竭的标准:PaO2<8KPa(PaCO2>6.67KPa)注:海平面,静息状态。RFI=PaO2/FiO2≤300呼吸衰竭的分类(fēnlèi)
医学专题—肺功能不全1.ppt
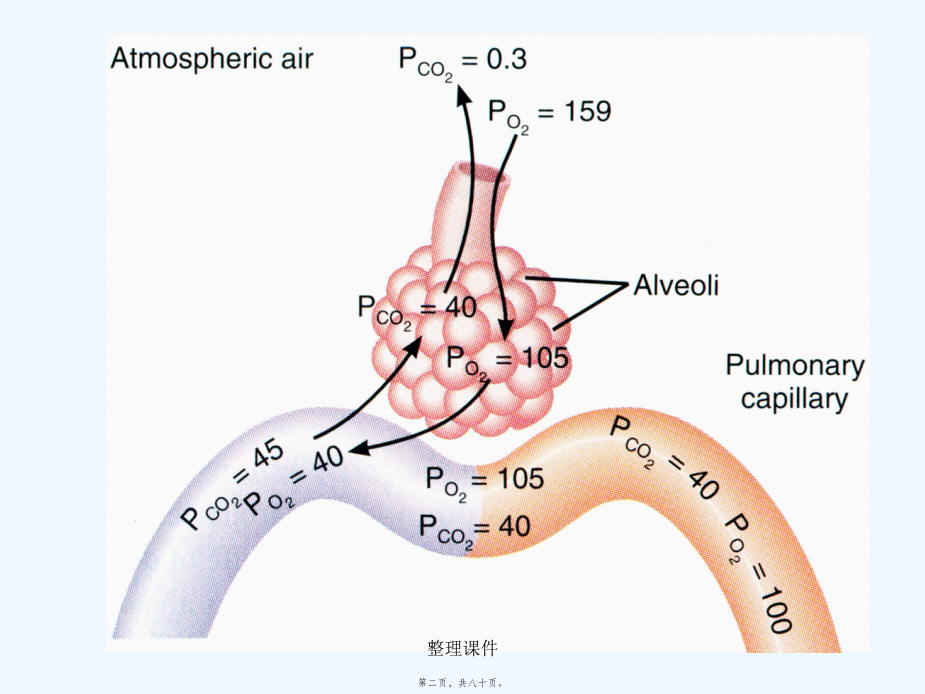
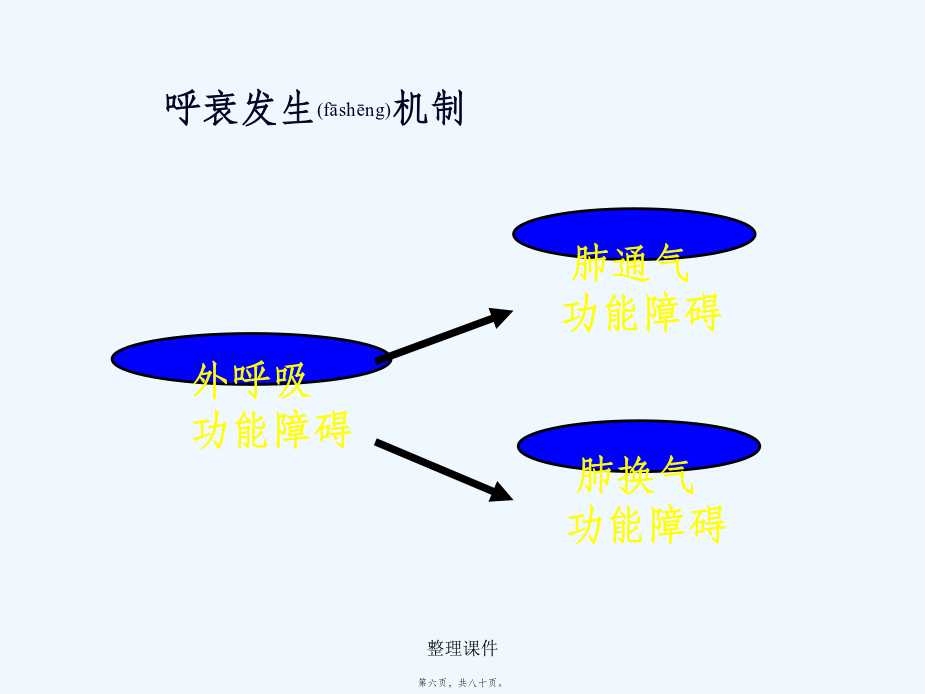
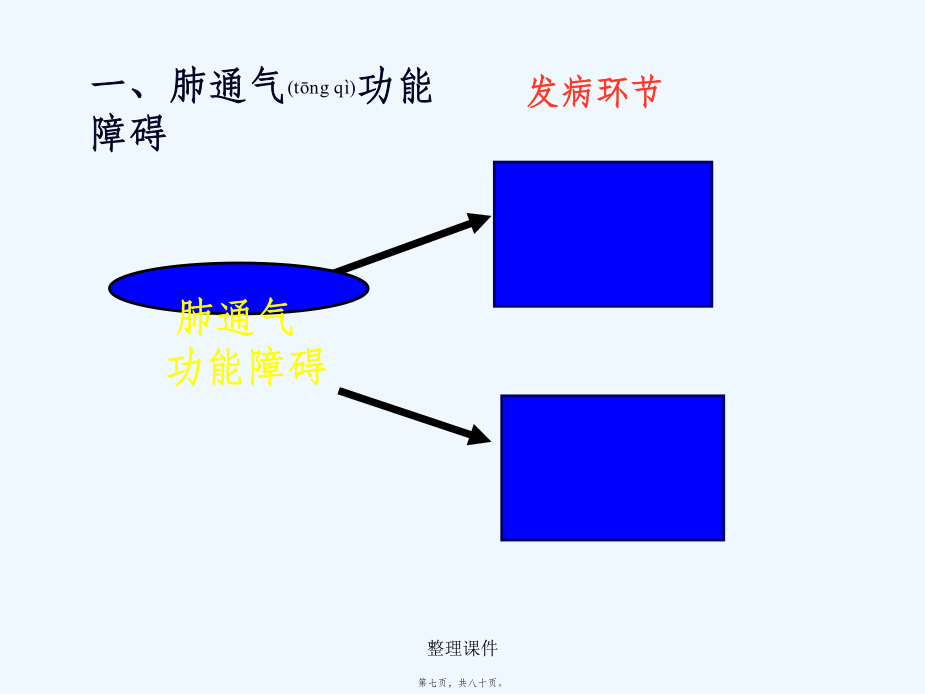
第十四章呼吸衰竭RespiratoryFailure1,呼吸功能不全的概念及分类(fēnlèi);2,呼吸衰竭的原因及发病机制;3,急性呼吸功能不全;4,呼吸功能不全时机体机能代谢的变化;5,防治原则.呼吸全过程PiO2150mmHg(二)病程(bìngchéng)分1急性2慢性病因二、发病机制肺通气功能障碍:与通气过程相关的环节外呼吸(hūxī)功能障碍弥散障碍肺换气功能障碍通气血流比例失调解剖分流增加通气功能障碍的发病(fābìng)环节通气(tōngqì)功能障碍分类①中央性气道阻塞:气管分叉处以上

医学专题—第14篇-肺功能不全.ppt
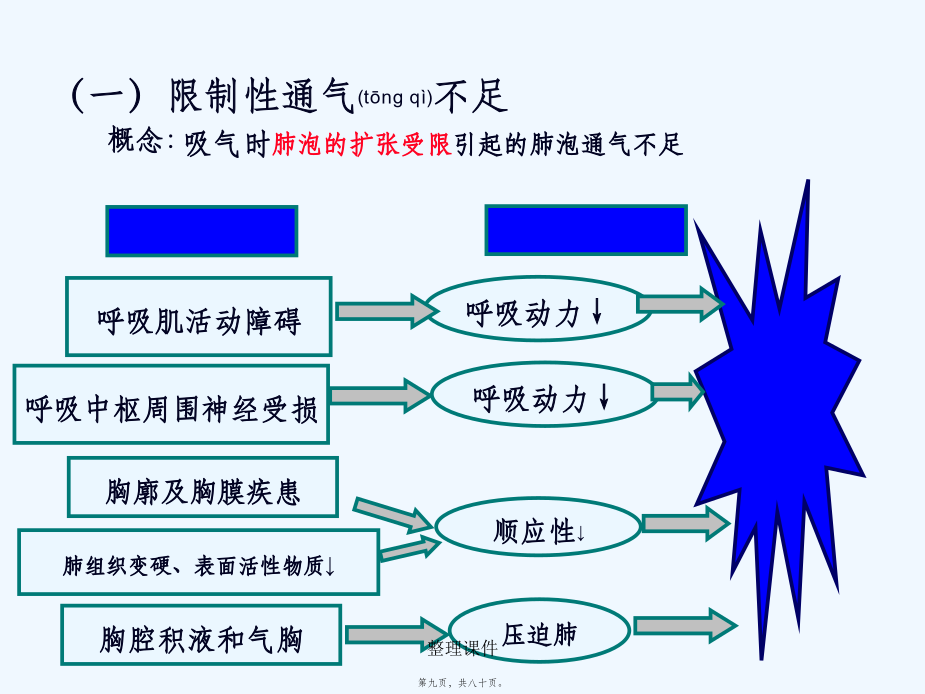
第十五章肺功能(gōngnéng)不全(呼吸衰竭)呼吸衰竭概念呼吸衰竭分类(fēnlèi)第一节病因和发病(fābìng)机制一、通气(tōngqì)功能障碍(一)限制性通气(tōngqì)不足2.原因(yuányīn)(二)阻塞性通气(tōngqì)障碍第九页,共二十六页。3.原因(yuányīn)和分型第十一页,共二十六页。(三)肺泡通气不足(bùzú)时血气变化二、换气(huànqì)功能障碍(一)弥散(mísàn)障碍1.弥散(mísàn)障碍的原因2.弥散(mísàn)障碍的血气变化(二)肺泡通

最新精编医学专题—肺功能不全.docx
呼吸功能不全一、单项选择题.I型与II型呼衰最主要的区别是A.动脉血氧分压B.肺泡气氧分压C.动脉血pH值D.动脉血二氧化碳分压海平面条件下诊断呼吸衰竭的根据之一是PaO2()A<40mmHg(5.3kPa)B<60mmHg(8.0kPa)C<50mmHg(6.7kPa)D<70mmHg(9.3kPa)[答案]B反应肺泡通气量的最佳指标是(
